Osteocondroza coloanei vertebrale este o leziune degenerativă-distrofică a discurilor intervertebrale, a corpului vertebral, a aparatului ligamentar, în care este distrus țesutul osos și cartilaj al coloanei cervicale, toracice și lombare.
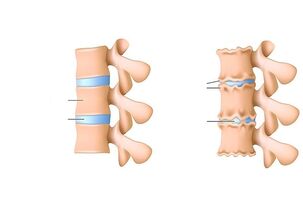
Patologia afectează întregul segment motor al coloanei vertebrale, discul, ambele corpuri vertebrale și structurile nervoase și musculare adiacente. Această boală este adesea numită „boala civilizației”, care este asociată cu o postură verticală și cu stresul coloanei vertebrale în fiecare zi.
Principala cauză a osteocondrozei coloanei este microtrauma în timpul efortului fizic, dieta nesănătoasă, un stil de viață sedentar și chiar o predispoziție genetică. Dacă această boală progresează, atunci discul intervertebral și structurile adiacente suferă mai întâi. Partea centrală a discului se modifică, ceea ce duce la pierderea proprietăților de absorbție a șocurilor ale vertebrei, în urma cărora se formează fisuri și subțierea pe inelul fibros.
Statisticienii americani spun că primul motiv pentru limitarea activității persoanelor sub 45 de ani este durerea la nivelul coloanei dorsale și cervicale. Majoritatea locuitorilor din mediul urban, șoferii, care își petrec o parte semnificativă a timpului în poziție așezată, reîncărcând coloana vertebrală, sunt expuși riscului.
Osteocondroza este cauza a peste 70% din cazurile de dureri de spate. Riscul bolii crește odată cu înaintarea în vârstă.
Etiologie și patogenia osteocondrozei spinale
Osteocondroza coloanei vertebrale are o patogenie de dezvoltare pe termen lung (de la câteva luni la decenii). Depinde de factorii care afectează dezvoltarea bolii.
Factori de risc:
- Vârstă. Persoanele vârstnice (peste 60 de ani) sunt expuse riscului. La persoanele sub 35 de ani, boala este rară. Ca urmare a modificărilor legate de vârstă, tulburările apar pe fondul hormonal uman, ceea ce face ca țesutul muscular și pereții vaselor de sânge să fie mai porosi, ceea ce înseamnă mai vulnerabili. Acest lucru provoacă tulburări metabolice, suprasolicită discurile intervertebrale.
- Bolile autoimune care pot percepe țesutul cartilajului ca fiind străin și încep să îl distrugă.
- Leziuni ale coloanei vertebrale. Acesta este unul dintre principalele motive pentru dezvoltarea osteocondrozei la tineri. Se crede că mai mult de jumătate dintre persoanele cu leziuni ale coloanei vertebrale la o vârstă fragedă suferă de osteocondroză la nivelul vârstei.
- Excesul de greutate, care reduce uzura discurilor intervertebrale. Discurile cartilaginoase servesc ca un fel de amortizoare pentru coloana vertebrală, care îi asigură mobilitatea în timpul activității fizice, mersului, alergării etc. și protejează țesutul osos de distrugere și de apariția microfisurilor. Gravitatea excesului de greutate face sarcina și mai puternică, ceea ce accelerează distrugerea discurilor cartilaginoase.
- Picioare plate.
- Predispoziție genetică.
- Boli ale sistemului endocrin, care provoacă tulburări metabolice, care la rândul lor afectează negativ starea țesutului cartilajului.
Osteocondroza poate fi într-o „stare latentă” pentru o lungă perioadă de timp. Mulți pacienți află despre boală în prezența durerii severe, atunci când procesul distrofic din țesutul cartilajului a afectat deja rădăcinile nervoase.
Există astfel de etape ale patogeniei osteocondrozei spinale:
- Încălcarea circulației sângelui în discurile intervertebrale și structurile adiacente.
- Tulburări hormonale și metabolice în corp și discuri intervertebrale, în special.
- Procese de degradare a nucleului pulpos. În acest stadiu, structura discului intervertebral se schimbă - nucleul scade, discul în sine devine mai subțire, crește sarcina pe inelul fibros, ceea ce implică diverse stratificări, microfisuri și uneori rupturi.
- Proeminența discurilor intervertebrale - proeminența țesutului discurilor intervertebrale, adesea spre canalul spinal, afectând asupra acestuia, provocând dureri severe.
- Hernia intervertebrală. Progresia proeminenței duce la distrugerea ligamentelor, o schimbare a înălțimii și formei discului, care la rândul său provoacă formarea de hernii.
- Compresia arterelor radiculare.
- Insuficiență cronică a alimentării cu sânge a măduvei spinării.
Simptomele osteocondrozei spinale
Pe măsură ce se dezvoltă osteocondroza, patologiile apar în discurile intervertebrale și în cartilaj, care ulterior se suprapun și pot provoca apariția unei hernii intervertebrale.
Simptomele pot fi atât generale, cât și specifice, caracteristice modificărilor patologice ale cartilajului, discurilor intervertebrale și țesuturilor adiacente.
Primul semn al osteocondrozei ar trebui numit dureri de spate dureroase, amorțeală a secțiunilor vertebrale, mișcare limitată, durere crescută în timpul efortului fizic.
Simptome specifice osteocondrozei:
- Osteocondroza cervicală se caracterizează prin afectarea circulației sanguine, care provoacă amețeli, durere și tinitus, cefalee. Creierul este slab îmbogățit cu oxigen și substanțe nutritive, ca urmare a faptului că o persoană are o stare de stres.
- Osteocondroza regiunii toracice, adesea însoțită de nevralgie intercostală. Există durere în piept și coaste.
- Osteocondroza coloanei lombare provoacă dezvoltarea bolilor lombago, lombosacral (sciatică) și sciatică lombară. Cu sciatica, nervul sciatic este afectat, se observă durere și hipotensiune la nivelul feselor, precum și hipotensiune la gambe.
Simptomele osteocondrozei cervicale:
- Cirvicalgia - durere la nivelul coloanei cervicale. Natura durerii este variată (plictisitoare, ascuțită, agravată prin înclinarea capului și a trunchiului, la tuse), în funcție de factorul care afectează această secțiune a coloanei vertebrale.
- Cervicobrahialgia - durere în coloana cervicală, iradiere către mână, amorțeală.
- Artroză și artrită umăr-scapulară - durere în articulația umărului, în claviculă, limitarea mișcării mâinilor de sus în jos.
- Epicondiloză - durere în articulația cotului, mișcare limitată.
- Sindromul arterei vertebrale - așa-numita migrenă cervicală, dureri de cap și dureri cervicale, greață, uneori vărsături, afectarea coordonării mișcărilor - eșalonare la mers, tinitus.
Unul dintre cele mai frecvente semne de osteocondroză cervicală este afectarea circulației sanguine, care duce la amețeli frecvente, leșin și dureri de cap.
Simptomele osteocondrozei mamare:
- Toracalgia - durere în piept, durere asociată cu imobilitatea (manifestată cu șezut prelungit, noaptea), agravată de activitate fizică, respirație profundă, tuse.
- Sindrom cardiac.
- Sindromul posterior al peretelui toracic - durere în zona omoplaților, senzațiile de durere depind de poziția corpului.
- Sindromul muscular anterior scalen.
- Sindrom truncalgic - durere în jumătate din piept.
- Agravarea nevralgiei intercostale.
Simptomele osteocondrozei lombare:
- Lumbodinia - durere la nivelul spatelui inferior, lumbago. Pacientul simte disconfort atunci când încearcă să stea sau să se ridice. Durerea se intensifică odată cu activitatea fizică, tusind, respirând adânc, aplecându-se.
- Lumboischialgia - durere în partea inferioară a spatelui, radiantă la picior. Pot exista parestezii, amorțeala picioarelor, spasme musculare și dureri articulare.
- Sindroamele vasculare - debutează cu compresia vaselor de sânge, nu sunt însoțite de durere, există slăbiciune în mușchi, sindrom con - slăbiciune la ambele picioare, disfuncție a organelor pelvine.
Simptomele osteocondrozei la nivelul coloanei lombare sunt diverse. Această parte a coloanei vertebrale este încărcată mai mult decât altele.
Diagnosticul osteocondrozei spinale
La prima durere de spate, trebuie efectuată o examinare pentru a determina sursa durerii. Osteocondroza este o boală dificil diagnosticată, deoarece durerea poate fi cauzată de alte patologii care nu au legătură cu coloana vertebrală. Pacientul va avea nevoie de consultații ale mai multor specialiști: un neurolog, în primul rând, un ortoped, un vertebrolog.
Metode pentru diagnosticarea osteocondrozei:
- Radiografie. Se efectuează pentru a determina cu exactitate înălțimea discurilor intervertebrale sau modificări ale structurii vertebrelor, modificări ale diametrului găurilor dintre vertebre. Razele X se fac cel mai adesea în două poziții - întinse pe spate și pe lateral. Două proiecții diferite ale imaginilor fac posibilă determinarea mai precisă a prezenței patologiei. Uneori se face o radiografie cu maxilarul inferior în jos.
- RMN și CT. Rezultatele RMN sunt considerate mai exacte și ajută la determinarea rapidă a localizării segmentelor afectate de patologie, prezența sau absența herniilor intervertebrale și compresia rădăcinilor.
- Teste de laborator: test de sânge pentru a determina nivelul de calciu din sânge și viteza de sedimentare a eritrocitelor. Testele de laborator sunt prescrise chiar de prima dată, mai recent, pe baza acestor rezultate, medicul le direcționează către diagnosticarea hardware.
Este important să se diferențieze osteocondroza coloanei vertebrale într-o serie de alte boli cu o imagine clinică similară, de exemplu: neoplasme pe coloana vertebrală de natură oncologică, încălcarea integrității țesutului cartilajului, inflamație, claudicație intermitentă, formarea chisturilor pe organele interne, urolitiază, gastrită, ulceră, angină pectorală, tulburări ale sistemului nervos. În acest scop, pot fi prescrise studii privind sistemul digestiv, sistemul nervos și circulația sângelui. Se utilizează următoarele metode de diagnostic - cardiogramă, ultrasunete, electroencefalografie, examen endoscopic (organe digestive).
Complicații ale osteocondrozei
Cel mai adesea, evoluția acestei boli este însoțită de complicații neurologice:
- Etapa. Complicații cauzate de proeminență - senzații de fotografiere dureroase ascuțite.
- Etapa. Radiculita, care se caracterizează prin sindroame de durere și alte simptome, în funcție de localizarea radiculitei.
- Etapa. Patologia rădăcinilor și a nervului spinal, prezența herniilor intervertebrale. Adesea apare pareza musculară, rezultând paralizia întregului corp.
- Etapa. Încălcarea circulației sângelui și a alimentării cu sânge a întregii măduve spinării. Simptome: dureri de spate severe persistente, paralizie a anumitor grupe musculare, accident vascular cerebral ischemic al măduvei spinării.
Tratamentul osteocondrozei coloanei vertebrale
Procesul de tratare a oricărui tip de osteocondroză urmărește un scop - calmarea durerii, prevenirea distrugerii și deformării țesuturilor spinale. Tratamentul poate fi conservator sau chirurgical. Tipul și metoda de tratament sunt prescrise individual pentru fiecare pacient, pe baza diagnosticului (stadiul, tipul bolii, bunăstarea generală a pacientului).
În perioada acută a sindromului durerii, se recomandă relaxarea și odihna, pot fi prescrise medicamente antiinflamatoare (dicloberl, voltaren), injecții cu amestecuri antispastice, vitamina B, preparate pentru frecare - dip rileaf, larkspur etc. , pe măsură ce sindromul durerii dispare. educație fizică și fizioterapie (curenți diadinamici, electroforeză, magnetoterapie).
Tratamentul conservator durează aproximativ două luni. Pe lângă metodele de tratament enumerate, pot fi utilizate și masaje, terapie manuală, reflexoterapie și extracție. Rezultatul tratamentului conservator depinde direct de persistența și diligența pacientului.
Există, de asemenea, o metodă chirurgicală de tratament, care este utilizată în prezența herniilor intervertebrale mai vechi de șase luni, comprimarea rădăcinilor măduvei spinării datorită îngustării decalajului dintre vertebre. Principiul tratamentului chirurgical este îndepărtarea discului deformat. Perioada de reabilitare după operație este de aproximativ șase luni. Reabilitarea include terapia prin efort, fizioterapie și administrarea de vitamine.
Prevenirea osteocondrozei coloanei vertebrale constă în combaterea factorilor de risc - menținerea unui stil de viață activ, practicarea sportului, alimentația adecvată, utilizarea corsetelor și centurilor speciale la încărcarea spatelui, dormirea pe saltele și perne ortopedice, evitarea hipotermiei și a leziunilor.


































